Palliatieve zorg en euthanasie
Wanneer genezing niet meer mogelijk is en het levenseinde nadert, staat de levenskwaliteit centraal binnen palliatieve zorg. Maar hoe kan je in die palliatieve fase als apotheker een rol spelen voor zowel de patiënt als de familie? In dit themadossier lichten we dit beknopt toe.
› Palliatieve en terminale zorg
› Medicatie bij palliatieve zorg
› LEIFplan
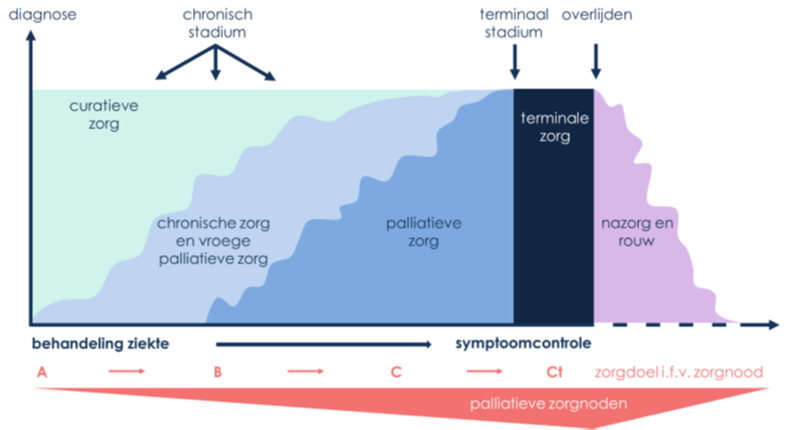
Palliatieve en terminale zorg
Palliatieve zorg is de zorg voor patiënten met een levensbedreigende aandoening. De duur van de palliatieve zorg kan variëren van enkele dagen tot een jaar waarbij de kwaliteit van leven en lichamelijk comfort steeds centraal staan. Terminale zorg is een onderdeel van palliatieve zorg, in de laatste dagen voor het overlijden, en richt zich op een sereen en comfortabel stervensproces met ruimte voor afscheid.
Medicatie bij palliatieve zorg
Een patiënt met een terminale aandoening beleeft het einde van zijn leven graag in een vertrouwde omgeving. De zorg voor die patiënt kan plots veranderen en vraagt soms specifieke geneesmiddelen. In dat geval is 24 uur wachten om een behandeling op te starten geen optie. Daarom werden - in samenspraak met palliatieve zorgverleners - een aantal specifieke geneesmiddelen opgenomen in de lijst met verplichte geneesmiddelen.
In sommige gevallen is subcutane toediening van geneesmiddelen aangewezen bij palliatieve zorg, zoals bij aanhoudende misselijkheid en braken, ernstige slikproblemen of bij palliatieve sedatie. Tabel 1 geeft een overzicht van de geneesmiddelen die in dit geval subcutaan worden toegediend.
| Geneesmiddel | Indicatie binnen palliatieve zorg |
|---|---|
| Litican®, Primperan® | Misselijkheid, braken |
| Morfine | Pijn, kortademigheid |
| Buscopan®, Scopolamine | Doodsreutel |
| Haldol® | Misselijkheid veroorzaakt door morfine |
| Midazolam® Etumine® | Onrust Palliatieve sedatie |
| Sandostatine | Darmobstructie |
| Aacidexam® | Tegen epileptische insulten |
| Lasix®, Burinex® | Oedeem |
Tabel 1: Overzicht van subcutaan toegediende geneesmiddelen bij palliatieve zorg.
LEIFplan
Het LEIF-plan is een gratis brochure met alle informatie die je nodig hebt om de juiste beslissingen te nemen rond het levenseinde. Ze bevat ook alle beschikbare wilsverklaringen in België. Omwille van je rol als laagdrempelige zorgverlener en vertrouwenspersoon, kan je het LEIF-plan verdelen in de apotheek. Je kan de brochure bestellen aan de hand van de CNK-code 3557162 bij de groothandel of digitaal downloaden via www.LEIF.be.

LEIFpunten
Burgers die vragen hebben over het levenseinde of hulp nodig hebben bij het opstellen van hun wilsverklaring, kunnen hiervoor terecht bij een LEIFpunt of LEIFantenne. Die zijn gevestigd op verschillende plaatsen in onze regio:
LEIFpunt Oost-Brabant
LEIFpunt Mechelen
LEIFpunt Limburg
Netwerk palliatieve zorg
Om de uitbouw van palliatieve zorg in een regio te ondersteunen, werden in Vlaanderen en Brussel 15 netwerken palliatieve zorg opgericht. Een netwerk palliatieve zorg heeft de volgende wettelijke opdrachten:
• De bevolking informeren over het aanbod en de mogelijkheden van palliatieve zorg in de regio
• Samenwerken met verschillende partners in de regio en de samenwerking tussen deze partners bevorderen
• Opleiding bieden aan zorgverleners
• Vrijwilligers werven en ondersteunen
• Cijfergegevens verzamelen en verwerken
In onze regio zijn er 4 netwerken. Je kan het overzicht hier terugvinden.
Euthanasie
Euthanasie is sinds 2002 wettelijk mogelijk in België. Euthanasie is "het opzettelijk levensbeëindigend handelen door een andere dan de betrokkene, op diens verzoek". Hierbij dient een arts een euthanaserend middel toe aan de patiënt onder welbepaalde, omschreven voorwaarden.
De wet van 28 mei 2002 definieert het wettelijk kader rond euthanasie. Die wet werd aangevuld door de wet van 10 november 2005, die specifieert dat de apotheker die een euthanaserend middel aflevert op basis van een conform voorschrift, geen misdrijf pleegt en dus niet strafrechtelijk kan worden vervolgd.
Tabel 2 vergelijkt palliatieve sedatie en euthanasie.
| Palliatieve sedatie | Euthanasie |
|---|---|
| Geen intentie tot levensbeëindiging | Levensbeëindiging |
| Op verzoek/zonder verzoek | Kan enkel op verzoek van de patiënt |
| Enkel bij terminale patiënten – levensverwachting van maximum 2 weken | Zowel bij terminale als niet-terminale patiënten |
| Tijdstip van overlijden is onbepaald | Tijdstip van overlijden is vooraf bepaald |
| Kan omkeerbaar zijn (stoppen van sedatie) | Onomkeerbaar |
| Kan worden uitgevoerd door een verpleegkundige, onder supervisie van een arts | Wordt enkel door een arts uitgevoerd |
| Geen verplicht advies nodig van een arts | Verplicht advies nodig van een tweede en derde arts (indien niet-terminale fase) |
| Geen verplichte registratie | Verplichte registratie |
Tabel 2: Vergelijking palliatieve sedatie en euthanasie.
Het voorschrift
› De arts maakt een voorschrift op voor de nodige medicatie en medische hulpmiddelen op naam van de patiënt. Hij moet elk product apart voorschrijven; een voorschrift met de vermelding 'euthanasiekit' is ongeldig.
› Op het voorschrift moet een aanduiding staan dat de medicatie wordt voorgeschreven in toepassing van de wet van 28/5/2002 - bijvoorbeeld door "euthanasie" te vermelden - en een aanduiding dat de medicatie persoonlijk aan de arts moet worden afgeleverd.
› De aflevering gebeurt door de apotheker persoonlijk aan de arts die als gemachtigde optreedt van de patiënt. De arts haalt met andere woorden de medicatie zelf op in de apotheek.
› De arts brengt de niet-gebruikte medicatie persoonlijk terug naar de apotheek. De apotheker behandelt de teruggebrachte niet-gebruikte geneesmiddelen zoals elk ander (vervallen) geneesmiddel dat door een patiënt wordt teruggebracht.
Euthanatica
Euthanasie kan via intraveneuze of orale weg worden uitgevoerd. De meest gebruikte methode is de intraveneuze. Die heeft als voordeel betrouwbaar en snel te zijn.
In een samenvattend artikel van de documentatiedienst van APB vind je een overzicht van de aanbevolen middelen en doses voor de twee technieken.